大腸カメラ検査とは
大腸の中を直接観察、大腸ポリープ切除にも対応
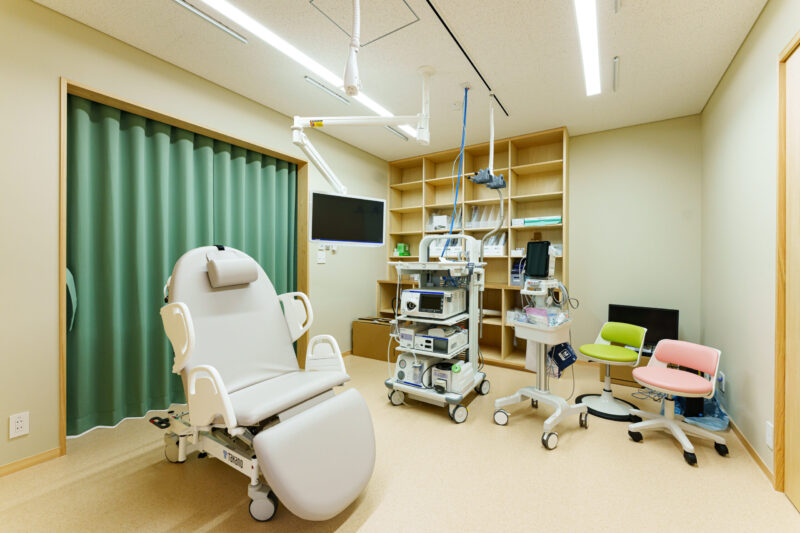
内視鏡スコープ(先端に小型カメラがついた細い管)を肛門から挿入し、直腸から盲腸までの大腸全体の粘膜を直接観察する検査です。医師がリアルタイムでモニターに映し出される画像を確認しながら、ポリープやがん、炎症などの異常がないかを詳しく調べます。
わずかな病変も見逃さず、精密に確認できるため、病変の一部を採取して調べる「生検」によって、さまざまな病気の確定診断にもつながります。
- 大腸がんやポリープの早期発見
- 出血の原因の特定(便潜血陽性など)
- 下痢・便秘・腹痛・血便などの症状の原因精査
- 炎症性腸疾患(潰瘍性大腸炎・クローン病など)の診断
- 過去にポリープを切除した方の経過観察
など
安心して受けていただくために
「痛そう」「恥ずかしい」と不安を感じる方も多いですが、鎮静剤の使用や丁寧な事前説明で、安心して受けられる環境づくりを大切にしています。
自覚症状がなくても、一定の年齢以上の方や便潜血陽性と指摘された方には、定期的な大腸カメラ検査をおすすめしています。
当院の大腸カメラの特徴
豊富な経験をもつ内視鏡専門医による検査
 当院の内視鏡検査は、内視鏡専門医である院長がすべて対応します。 高い技術と知識をもとに、正確かつスピーディな検査を行い、患者さんの負担や不快感をできるだけ抑えるよう配慮しております。
当院の内視鏡検査は、内視鏡専門医である院長がすべて対応します。 高い技術と知識をもとに、正確かつスピーディな検査を行い、患者さんの負担や不快感をできるだけ抑えるよう配慮しております。
安全性にも十分に配慮していますので、「大腸カメラが初めてで怖い」「以前の検査では辛い思いをした」という方にも、安心しておすすめできる検査方法です。丁寧で洗練された手技により、「怖くない内視鏡検査」を実現しています。
ウトウト眠っている間に、苦痛の少ない検査を
鎮静剤を使用すると、検査中はウトウトと眠っているような状態(意識下鎮静)になります。意識はぼんやりと保たれているものの、 苦痛や不快感をほとんど感じずに検査を終えることができます。
鎮静剤を使用する際は、医療スタッフが血圧や呼吸の状態をモニタリングしながら、安全に検査を進めていきます。専門の医師とチーム体制で、細やかな安全管理が行われているため、初めての方でも安心です。
院内に下剤用の個室を完備
下剤服用の不安を最小限に
大腸カメラ検査において、多くの方が一番つらく感じるのが「検査前に下剤を飲むこと」ではないでしょうか。検査のためにはおよそ1.5リットルの下剤を服用して腸内をきれいにする必要がありますが、この作業に不安を感じる方は少なくありません。
- 飲み方がよくわからない
- 本当に腸がきれいになっているか不安
- 移動中に便意がきたらどうしよう
- 家族の前で下剤を飲むのが気が引ける
こうした不安のせいで、検査をためらってしまう方もいらっしゃいます。
そこで当院では、より安心して検査を受けていただけるよう院内での下剤服用ができる個室を完備しています。スタッフが服用方法を丁寧にご案内し、万が一の体調変化にもすぐに対応できる体制を整えております。落ち着いた環境の中で、安心して検査にのぞんでいただけるようサポートいたしますので、ご希望の方はどうぞお気軽にご相談ください。


※ 一般外来用のお手洗いも男女別に完備しています。プライバシーに配慮した安心の環境で通院していただけるように心がけております。
大腸ポリープ切除に対応
 大腸がんの多くは、もともと放置された大腸ポリープから発生するとされています。当院では「できるだけその場で完結し、負担の少ない治療を提供すること」を大切にしています。 大腸カメラ検査の際にポリープが見つかった場合、詳細に観察を行い、切除が適切と判断されれば、その場で日帰り手術として切除いたします。
大腸がんの多くは、もともと放置された大腸ポリープから発生するとされています。当院では「できるだけその場で完結し、負担の少ない治療を提供すること」を大切にしています。 大腸カメラ検査の際にポリープが見つかった場合、詳細に観察を行い、切除が適切と判断されれば、その場で日帰り手術として切除いたします。
ポリープのサイズや数、切除の難易度によっては、入院が必要となることも稀にあります。その際には、当院と連携している高度医療機関へ速やかにご紹介し、患者さんが安心して最適な医療を受けられるようサポートいたします。
ポリープの早期発見・早期切除が、大腸がんの確実な予防につながります。安心してご相談ください。
先進的な医療システムを完備
お腹の張りを軽減するために、炭酸ガス(CO₂)送気装置を導入
大腸カメラ検査では、腸のひだやシワを広げて内部をしっかり観察するために、気体を注入する必要があります。従来は「空気」が使われていましたが、検査中や検査後にお腹の張りや不快感が残る原因にもなっていました。 当院では、より快適に検査を受けていただけるよう、空気よりも約200倍速く体内に吸収される炭酸ガス(CO₂)を使用しています。 炭酸ガスは体内で自然に吸収され、呼気として排出されるため、お腹の張りが残りにくく、安全性も高いのが特長です。 検査後もスムーズに日常生活へ戻れるよう、細かな配慮を大切にしています。
内視鏡システム「EVIS X1」を導入
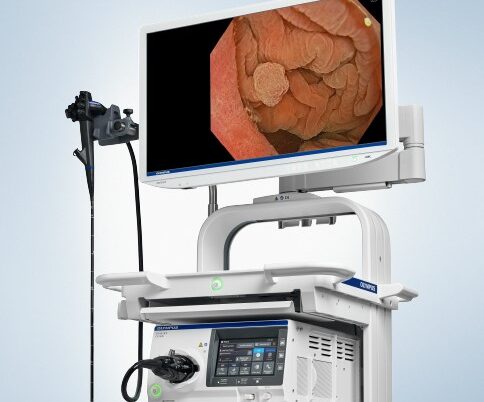 当院では、オリンパス社製の最新内視鏡システム「EVIS X1」を導入しています。これは、世界的にも評価の高い高性能システムで、より鮮明で見逃しの少ない検査を可能にします。
当院では、オリンパス社製の最新内視鏡システム「EVIS X1」を導入しています。これは、世界的にも評価の高い高性能システムで、より鮮明で見逃しの少ない検査を可能にします。
より鮮明に、より見逃しなく
近くも遠くもピントが合うため、胃や腸の中をくっきり広範囲に観察可能です。動きによるブレも少なく、見落としを防ぎます。また、微妙な色の変化や粘膜の構造をわかりやすく表示し、小さな病変の早期発見に貢献します。
出血や深部の変化も的確にとらえる
出血箇所や深い血管の状態が見やすく、止血処置や出血の診断がよりスムーズに。暗い部分も見やすく補正し、医師の視認性と診断のしやすさを高めます。
医師の技術と先進的な医療機器の両方を兼ね備えることで、質の高い内視鏡検査をご提供しています。
内視鏡室には「青色LED照明」を導入
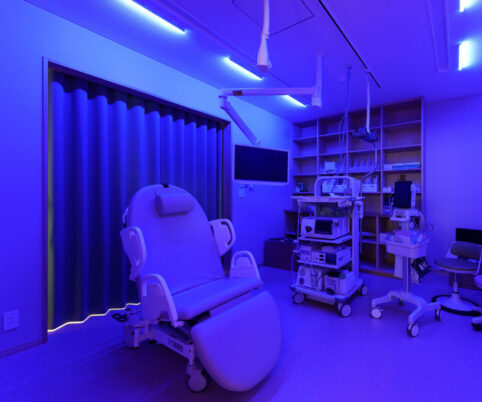
当院では、快適で質の高い内視鏡検査を目指し、照明を含めたさまざまな工夫を取り入れています。そのひとつが、内視鏡室に採用している青色LED照明(ブルーライト)です。 福島県内でも一部の施設でしか導入されていないため、市外から検査のご相談をいただくケースもあります。
青色LED照明のメリット
- 病変の赤い色がはっきり映り、モニターの映像がより見やすくなる。
- 鎮静剤で眠っている患者さんの様子が確認しやすく、医療安全の向上につながる。
- 目に優しく、眠りを妨げにくいため患者さんの負担が少ない。
こうした細やかな工夫が、病気の早期発見や、安心して受けられる検査環境の実現につながっています。
検査後も安全安心を追求したアフターケアを提供
リラックスできる個別リカバリールーム
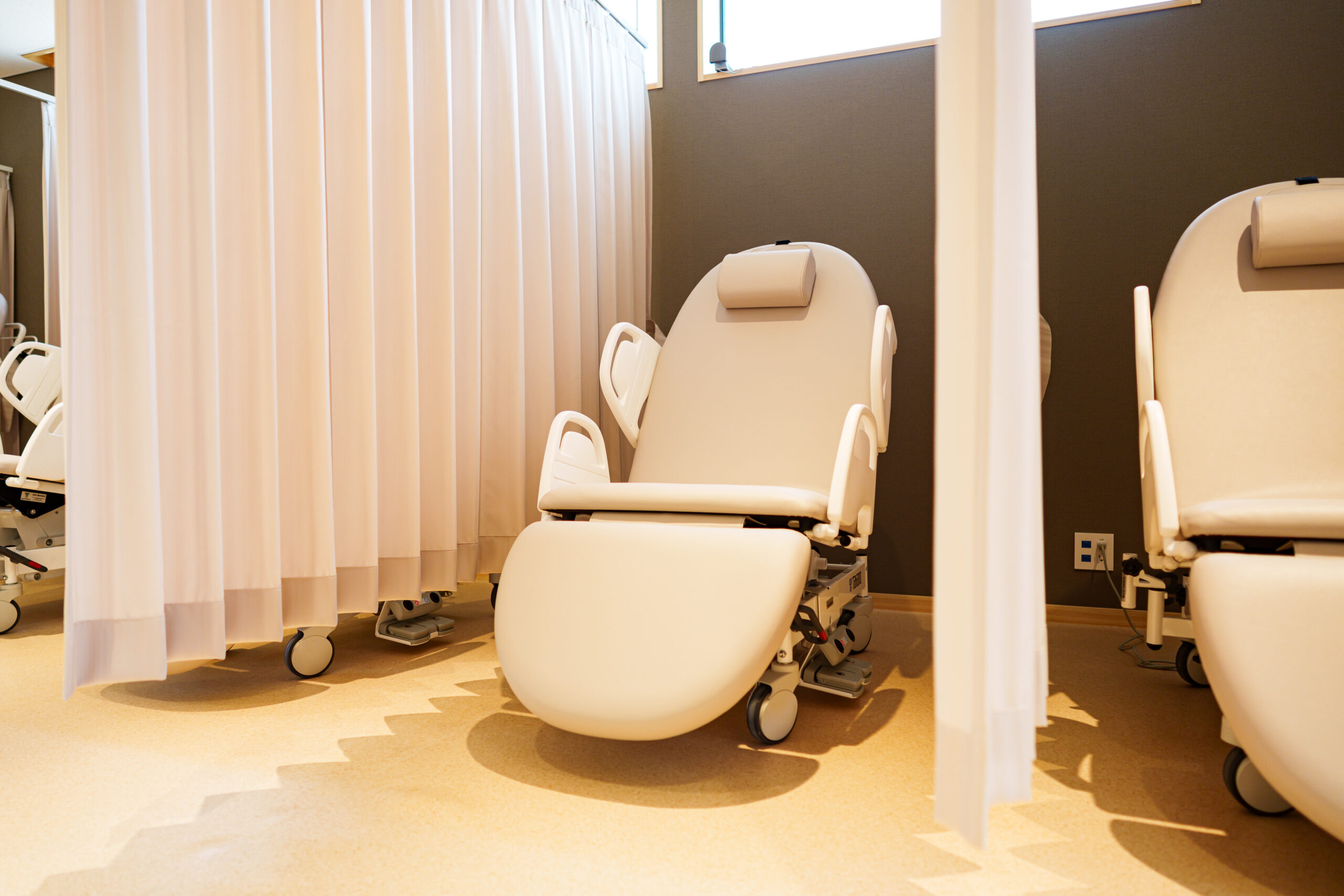
鎮静剤を使用した検査の後は、15〜30分ほどの休憩をお願いしています。当院では、ほかの患者さんに気をつかわず、安心してお休みいただけるよう、リカバリールームをご用意しています。静かな空間でゆっくりとお過ごしいただけます。
検査後はストレッチャーで移動

検査後は無理に歩いて移動する必要はありません。ストレッチャーで横になったまま、リカバリールームまでお運びします。眠ったまま安心して移動でき、検査後も心身にやさしい導線となっています。
大腸カメラと胃カメラを1日で同時に検査可能
忙しい方にもご負担が少なく済むよう、当院では大腸カメラと胃カメラを同日に受けることが可能です。別々に検査日を設ける必要がなく、食事制限や下剤の準備も1回だけ。さらに、大腸カメラ中にポリープが見つかった場合には、その場で切除することもできます。
大腸カメラ検査を受けるタイミング
大腸がんは「予防」と「早期発見」で防げる時代に

大腸がんのリスクは50歳を過ぎてから上昇するとされていますが、ポリープががんへと進行するには年単位の時間がかかるため、40歳を過ぎた頃からの検査が予防には最も効果的です。特に家族に大腸がんの既往がある方や、リスク因子をお持ちの方は、40歳未満でも早めの検査が推奨されます。
大腸がんは年々患者数が増加しており、自覚症状がほとんどないまま進行することが多いため、発見が遅れがちです。そのため、がんによる死亡原因の中でも上位に位置しています。
しかし現在では、早期に見つかった大腸がんは内視鏡による治療で完治できるケースがほとんどです。また、がんになる前の「大腸ポリープ(前がん病変)」を切除することで、将来のがんを未然に防ぐことも可能になっています。
このような早期発見や予防を実現する上で、大腸カメラ検査(大腸内視鏡検査)は非常に有効です。この検査は、大腸の粘膜を直接観察できる唯一の方法であり、小さなポリープや初期のがんを正確に見つけることができます。
症状がないうちに、自分の腸の状態を知ることが、大腸がん予防の第一歩です。将来の健康のために、一度大腸カメラ検査をご検討ください。
大腸カメラで発見できる主な病気
大腸カメラ(大腸内視鏡検査)では、大腸や直腸の内部を直接観察し、さまざまな病気の有無を詳しく調べることができます。目視で異常を確認できるため、非常に精度の高い検査方法です。 以下は、大腸カメラによって診断可能な主な疾患です。
大腸がん
早期大腸がん
がんが粘膜の表層にとどまっている段階で、症状がほとんどないのが特徴です。早期に発見できれば、内視鏡での切除による治療が可能です。
進行大腸がん
がんが粘膜の深部に達し、他の臓器へ広がっている状態です。腹痛や血便などの症状が現れることがあり、外科手術や抗がん剤治療が必要になることもあります。
大腸ポリープ(大腸腺腫)
良性の腫瘍ですが、放置すると一部ががん化する可能性があります。大腸カメラの検査中にその場で切除することができ、がん予防に直結します。
大腸憩室症
大腸の壁の一部が外側に袋状に膨らんだ状態です。多くは無症状ですが、炎症(憩室炎)や出血を起こすことがあります。
潰瘍性大腸炎
大腸の粘膜に慢性的な炎症や潰瘍が生じる病気で、下痢、血便、腹痛などが特徴です。国の指定難病であり、大腸がんのリスクが高まることが知られています。
クローン病
主に小腸から大腸にかけて炎症を引き起こす病気で、下痢や腹痛、体重減少などの症状が見られます。潰瘍性大腸炎と並ぶ炎症性腸疾患のひとつです。
直腸カルチノイド
直腸にできる比較的まれな腫瘍で、悪性度は低いものの、がん化するリスクがあるため、早期発見と治療が重要です。
直腸潰瘍
直腸の下部にできる浅い潰瘍です。自覚症状が少ないことが多いですが、大量出血を起こすこともあり注意が必要です。
大腸脂肪腫
脂肪組織からできる良性の腫瘍で、通常は無症状ですが、まれに大きくなって腸閉塞などを引き起こす場合があります。
感染性腸炎・虚血性腸炎
細菌感染や血流障害が原因で腸に炎症を起こす疾患です。突然の腹痛、下痢、血便など急性の症状を伴うことがあります。
大腸メラノーシス
腸の粘膜に色素が沈着した状態で、主に便秘薬(刺激性下剤)の長期使用が原因とされています。腸の機能低下が疑われるため、便秘治療の見直しが必要です。
これらの疾患は、早期に発見し適切に対応することで、症状の悪化や重篤化を防ぐことができます。特に40歳以上の方や、大腸がんの家族歴がある方は、定期的な大腸カメラ検査を受けることをおすすめします。
当院は会津若松市の指定医療機関に認定されており、大腸がん検診を受けることができます。ぜひご予約ください。










